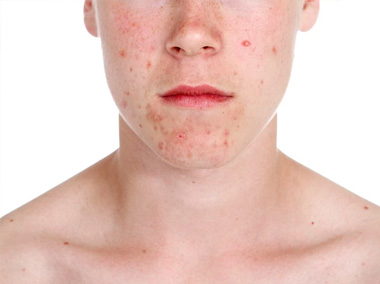
Acne e cicatrizes de acne
A acne é uma das dermatoses crônicas mais comuns nos consultórios de dermatologia.
Ocorre quando os folículos pilosos são obstruídos por sebo e células mortas, o que leva ao aumento da colonização bacteriana pelo Propionibacterium acnes. Este processo gera inflamação com formação de pústulas, nódulos e cistos. Acomete aproximadamente de 80% a 90% da população jovem brasileira entre 13 e 18 anos. Sendo um pouco mais prevalente nas mulheres do que nos homens, apesar de nos homens ser mais grave. Existe uma entidade chamada “acne da mulher adulta”, que acomete mulheres na faixa de 20 a 40 anos, que apresenta algumas características específicas, tais como lesões mais localizadas na região do queixo e pescoço e surtos perto da menstruação. Neste caso, precisamos de uma avaliação mais específica. Se não tratada corretamente, a acne pode evoluir com cicatrizes inestéticas. O tratamento depende da gravidade. O ideal é uma terapia combinada com medicamentos tópicos e, se necessário, orais, e procedimentos estéticos como limpeza de pele, peelings e laser. As cicatrizes de acne podem ser distensíveis quando melhoram com estiramento da pele, ou não distensíveis, conhecidas como “ice peak”. O tratamento deve ser individualizado de acordo com o tipo de cicatriz e pode ser realizado com laser fracionado ablativo, microagulhamento, preenchimento com ácido hialurônico e subcisões (procedimento cirúrgico que rompe as traves fibróticas). A combinação dos tratamentos propicia excelentes resultados, com elevação das áreas deprimidas e melhora da textura da pele.
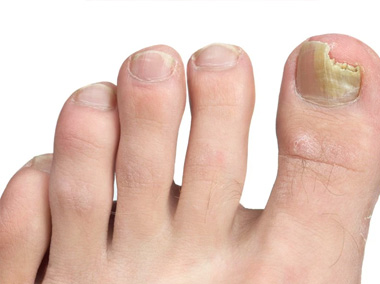
Alterações das unhas
As unhas constituem um dos anexos da pele e estão sujeitas a diversas patologias e alterações que causam distorções da lâmina, da matriz ou leito ungueal.
Alguns desses problemas são a onicomicose (micose de unha), reações a medicamentos, psoríase, líquen plano, hematoma, nevo (pinta) ou até mesmo o melanoma de unha.
Nesses casos, deve ser realizada uma terapia com medicamentos tópicos e orais e até cirurgias.
Hoje, além do tratamento convencional com antifúngicos para as micoses de unha, pode ser realizado laser para diminuir a colonização e estimular o crescimento da unha.
O uso de produtos químicos e esmaltes continuamente pode causar ressecamento e fragilidade ungueal com formação de estriações e manchas brancas.
Os sapatos fechados e apertados podem causar descolamento ungueal e encravamento das unhas dos pés.
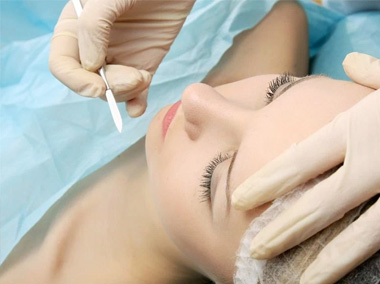
Biópsia de pele
Biópsia é a remoção de uma pequena quantidade de tecido utilizando técnicas que preservam a lesão inteira, de modo que a espessura potencial do câncer e sua margem possam ser examinadas com cuidado.
Existem diferentes tipos de biópsias que podem ser utilizados para diagnosticar um câncer de pele, e a escolha dependerá do tamanho da área afetada e de sua localização no corpo.
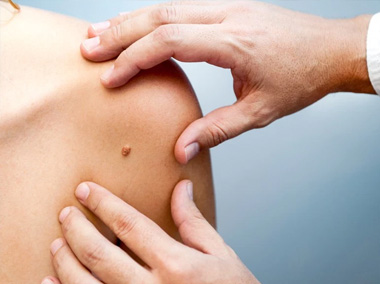
Câncer de pele
O câncer de pele do tipo carcinoma basocelular (CBC) é a forma de câncer mais comum, representando cerca de 70% de todos os casos de câncer no Brasil.
Há também outros tipos, como o carcinoma espinocelular (CEC) e o melanoma, a forma mais grave da doença.
Alguns fatores e características podem significar um maior risco para o desenvolvimento da doença, como antecedentes familiares de câncer de pele, exposição ao sol excessiva ao longo da vida, ferida ou mancha na pele que aparecem sem trauma, sangram facilmente, não cicatrizam, mudam de aspecto, cor ou textura, coçam ou causam dor.

Cicatriz hipertrófica e queloide
A cicatriz hipertrófica é aquela que não ultrapassa os limites de uma excisão primária, enquanto que os queloides superam esse limite e podem crescer exageradamente.
Há muitos recursos para melhorar ou corrigir essas cicatrizes, tais como utilização de silicone tópico, corticoides, 5-fluoruracil, bleomicina, laser fracionado ablativo e incisão cirúrgica.
As infiltrações e as microinfusões de medicamentos na cicatriz diminuem o tamanho e melhoram a aparência da mesma.
Dermatite atópica
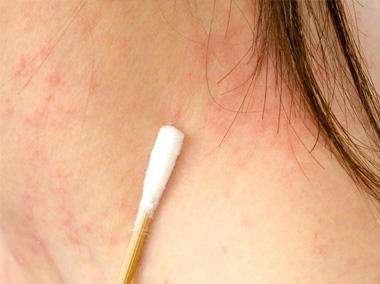
A dermatite atópica, também conhecida como eczema atópico, é um dos tipos mais comuns de dermatite.
Acomete tanto adultos quanto crianças.
É definida como uma doença crônica da pele, apresentando lesões eritematosas (avermelhadas) que se tornam descamativas, fissuradas ou espessadas, cujo surgimento é mais comum nas dobras dos braços e na parte de trás dos joelhos.
A dermatite atópica pode também vir acompanhada de asma ou rinite alérgica.
A pele do atópico geralmente é muito seca, por isso é necessário orientar quanto à forma de cuidar da pele (banhos não muito quentes, hidratação, entre outros).
O tratamento depende da idade, extensão e gravidade da doença.
Dermatite seborreica
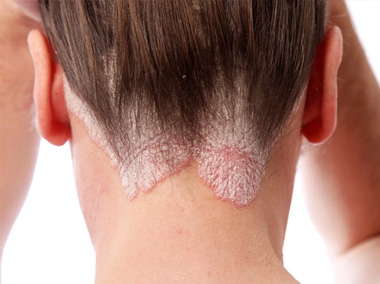
A dermatite seborreica, também chamada de eczema seborreico, é uma doença da pele bastante comum.
É uma inflamação crônica que surge em áreas da pele que contêm grande número de glândulas sebáceas, como couro cabeludo, sobrancelhas, orelhas, nariz e tronco.
A dermatite seborreica se caracteriza por lesões de pele com placas vermelhas descamativas.
Quando acomete o couro cabeludo, o surgimento da caspa é um dos seus sinais mais comuns.
Envelhecimento cutâneo
Entre 25 e 30 anos, já é possível notar os primeiros sinais de envelhecimento. Depois dos 40 anos, eles se tornam mais evidentes.
O rejuvenescimento facial é o principal sonho de consumo das mulheres e, atualmente, dos homens também. Nos consultórios dermatológicos, a maioria dos pacientes desejam poder voltar no tempo e recuperar a pele com viço e brilho, sem manchas, rugas e linhas da época, como tinham quando jovens. Mas POR QUE A PELE ENVELHECE? A pele reflete os efeitos do tempo e dos nossos hábitos durante a vida. A radiação ultravioleta, o excesso de consumo de álcool, o abuso de tabaco, a poluição ambiental, dentre outros, são também fatores que “aceleram” a produção dos radicais livres que provocam o envelhecimento da pele. Além disso, o aumento do peso corporal e dos níveis de açúcar no sangue liberam substâncias que também podem ajudar a envelhecer antes do tempo. As alterações que ocorrem estão relacionadas com a perda de colágeno e elastina, a taxa mais lenta de renovação celular, e a redução da rede vascular e glandular. A função de barreira que mantém a hidratação celular também fica comprometida. As funções fisiológicas normais da pele podem diminuir em até 50% até a meia idade. Os tratamentos de rejuvenescimento buscam melhorar e restaurar essas alterações que sofremos com o tempo. Os principais procedimentos estéticos são: toxina botulínica, preenchimentos, luz intensa pulsada, laser e peelings. Mas o mais importante é rejuvenescer de forma natural, mantendo a expressão e harmonia do rosto. Para saber qual é a opção mais indicada, procure um dermatologista da Sociedade Brasileira de Dermatologia (SBD). Este profissional está apto para fazer uma análise da sua pele e das suas condições de saúde e, assim, prescrever a terapia adequada a cada caso. Ressaltando que a duração e/ou resultado de cada tratamento variam conforme as características de cada paciente.

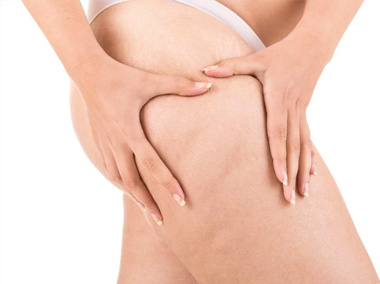
Estrias
As estrias são linhas atróficas (deprimidas) que aparecem na pele por ruptura das fibras elásticas, causadas por predisposição genética, fatores hormonais, distensão rápida da pele (exercício físico intenso, gestação, emagrecimento e crescimento rápidos), retenção hídrica, alterações circulatórias, medicamentos, sol, ressecamento da pele e após cirurgias.
O tratamento tem como objetivo melhorar o aspecto das estrias por meio do estímulo do colágeno.
As estrias que têm maior resposta ao tratamento são as mais recentes (estrias vermelhas), chegando a até 90% de melhora em alguns casos. Por isso, o quanto antes iniciar o tratamento, melhor.
As mais antigas (estrias brancas) têm menor resposta, variando de 30 a 70%.
Podem ser usados laser fracionado e luz pulsada, peelings de ácidos e microagulhamento com drug delivery de vitaminas e agentes estimuladores do remodelamento do colágeno.
Sempre que possível, o ideal é combinar as terapias para se obter os melhores resultados.
Hiperidrose (suor excessivo)
A hiperidrose é uma condição em que o suor ultrapassa a necessidade do controle da temperatura corporal, por enviar estímulos demais às glândulas sudoríparas.
Quem tem hiperidrose pode apresentar um aumento de sudorese em situações inexplicáveis e sem qualquer causa aparente, podendo ocorrer até mesmo em ambientes com baixas temperaturas. Além disso, o nervosismo e a ansiedade podem piorar o quadro. Os locais mais afetados são mãos, pés, axilas, couro cabeludo e rosto. A hiperidrose pode vir acompanhada de bromidrose (mau odor causado pela proliferação de bactérias em meio ambiente úmido do suor). Os tratamentos variam de acordo com a intensidade da doença e da região do corpo. Na maioria das vezes, os antitranspirantes e os antibióticos tópicos não são suficientes para controlar o suor e o cheiro desagradável. Nestes casos, é necessário aplicação de toxina botulínica. Ela produz um efeito paralisante nas glândulas, impedindo que estas produzam suor temporariamente. Uma outra opção é a cirurgia de simpatectomia torácica, que destrói o nervo que estimula o suor. Porém, apesar de ser um tratamento definitivo, tem como efeito colateral a hiperidrose compensatória (aumento da sudorese em outros locais do corpo para compensar a região em que foi interrompido o suor).


Melasma
melasma se caracteriza pelo surgimento de manchas escuras na pele, mais comumente na face, mas que podem ocorrer também nos braços e colo.
O Não há uma causa definida, mas esta condição está relacionada a uma predisposição pessoal, agravada pelo uso de anticoncepcionais femininos, gravidez e, principalmente, exposição solar. Os tratamentos compreendem o uso de clareadores como hidroquinona, arbutin, ácido azelaico, ácido retinoico, ácido glicólico e filtros solares físicos ou orgânicos, associados com pigmento para proteção da radiação solar e luz visível, encontrada em lâmpadas e computadores. Hoje, há uma tendência para usar também os fitoterápicos e vitaminas que possuem uma ação antioxidante que ajuda a inibir a produção de melanina. O ácido tranexâmico, também muito estudado atualmente, age na plasmina, evitando a formação de agentes inflamatórios. Os lasers mais indicados são os de baixa energia e pulso curto e ultrarrápido, que conseguem clarear sem causar irritação. Os peelings podem ser associados ao laser para melhores resultados. O microagulhamento com equipamentos que realizam drug delivery infudem dentro da pele clareadores e vitaminas. O melasma é uma doença crônica e que necessita de acompanhamento médico para se obter bons resultados e diminuir recidivas.
Olheiras
O surgimento das olheiras não se limita a noites maldormidas ou cansaço. Vários fatores podem ser determinantes para seu aparecimento, como hereditariedade, alergias, asma e eczema, idade, gordura localizada e alteração da estrutura óssea.
O tratamento visa melhorar o olho fundo, o pigmento e os vasinhos. Por isso, o tratamento deve ser individualizado, combinando as diversas terapias.
Nos casos dos pacientes com olhos encovados e com o sulco marcante, o preenchimento com ácido hialurônico tem ótima indicação.
O laser e a luz intensa pulsada eliminam o pigmento escuro e os vasinhos.
As cirurgias das pálpebras retiram as “bolsinhas de gordura” e o excesso de pele.

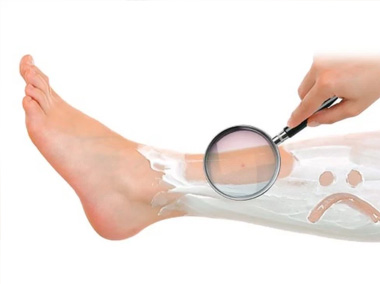
Pelos encravados
Os pelos encravados, chamados cientificamente de pseudofoliculite, são mais comuns na virilha, na barba e no rosto, mas podem ocorrer em qualquer lugar do corpo, tanto em homens quanto em mulheres.
As principais causas dos pelos encravados são a depilação com cera, o uso de roupa apertada, o uso da lâmina no sentido contrário aos pelos e a falta de hidratação da pele.
O tratamento definitivo é a remoção a laser dos pelos.
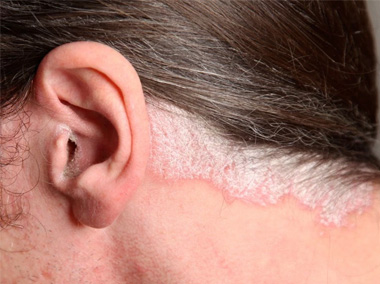
Psoríase
A psoríase é uma doença inflamatória crônica da pele que acomete de 2 a 3% da população, com formação de placas avermelhadas e escamosas no corpo e no couro cabeludo.
Os fatores desencadeantes mais comuns são infecções, alguns medicamentos, tabaco, estresse físico, metabólico ou emocional.
O tratamento depende da gravidade, extensão das lesões e do impacto na qualidade de vida.
O Consenso Brasileiro de Psoríase recomenda o tratamento, de acordo com gravidade, com medicamentos tópicos e sistêmicos, hidratantes e biológicos.
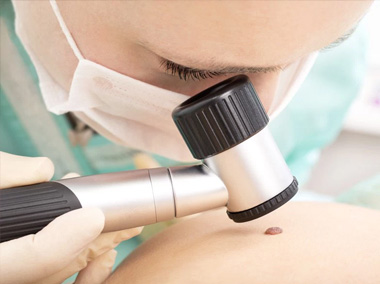
Retirada de nevos (pintas), cistos, nódulos e verrugas
Diversas lesões de pele são tratadas pelo dermatologista através de remoção cirúrgica.
Dependendo do tipo de lesão, tamanho e localização, será definida a técnica mais adequada para o tratamento.
Rosácea
A rosácea é uma doença inflamatória crônica da pele, semelhante à acne, e que acomete principalmente as mulheres na fase adulta, ainda sem causa definida.
Ocorre vermelhidão e calor, principalmente na região central da face, devido à presença de pequenos vasos sanguíneos dilatados (telangiectasias).
Com a progressão da doença, as lesões ficam avermelhadas e elevadas (pápulas), surgem pústulas (pontos amarelos) e a pele se torna muito sensível.
Fatores como frio, calor, tabaco, condimentos fortes, álcool e stress pioram a rosácea.
O tratamento visa controlar os sintomas com uso de produtos calmantes, inibidores da vasodilatação e fotoproteção.
Mas a base do tratamento é a eliminação dos vasinhos que causam a reatividade da pele.
A luz pulsada e o laser NdYag são excelentes para remover as telangiectasias, melhorando os sintomas e evitando a progressão.

